ราชวิทยาลัยอายุรแพทย์ฯ ร่วมกับสมาคมโรคเอดส์แห่งประเทศไทยเผย “ความก้าวหน้าการรักษา HIV ในปัจจุบัน”
ราชวิทยาลัยอายุรแพทย์แห่งประเทศไทย ร่วมกับสมาคมโรคเอดส์แห่งประเทศไทย และหน่วยงานที่เกี่ยวข้อง ร่วมกันเผยถึง “ความก้าวหน้าการรักษา HIV ในปัจจุบัน” ตั้งเป้าหมายผู้ป่วยเอดส์จากแม่สู่ลูกลดลงให้เหลือ 1% ในปี พ.ศ. 2563 และจะต้องลดลงให้เหลือ 0% ให้ได้ หากประชาชนต้องการคำปรึกษาเกี่ยวกับ HIV สามารถติดต่อได้ที่ โทรศัพท์ 1663
ศ.นพ.สมชาย เอี่ยมอ่อง ประธานราชวิทยาลัยอายุรแพทย์แห่งประเทศไทย กล่าวว่า จากสถานการณ์โรคเอดส์ในประเทศไทยในปัจจุบันมีสัญญาณเตือนที่ดีในการแพร่ระบาด ซึ่งอยู่ในสัดส่วนผู้ป่วยโรคเอดส์โดยรวมทั่วประเทศลดลง ดังนั้น ราชวิทยาลัยอายุรแพทย์แห่งประเทศไทยจึงร่วมกับสมาคมโรคเอดส์แห่งประเทศไทย กรมควบคุมโรค คณะแพทยศาสตร์ศิริราชพยาบาล และศูนย์วิจัยโรคเอดส์ สภากาชาดไทย จึงออกมาเปิดเผยถึง “ความก้าวหน้าการรักษา HIV ในปัจจุบัน” ในประเด็นเรื่องของสถานการณ์เอดส์และความก้าวหน้าการรักษา มาตรฐานการดูแลรักษาผู้ป่วย HIV ในประเทศไทย รวมถึงมาตรฐานและความก้าวหน้าการป้องกันการติดเชื้อ HIV จากแม่สู่ลูกในประเทศไทย
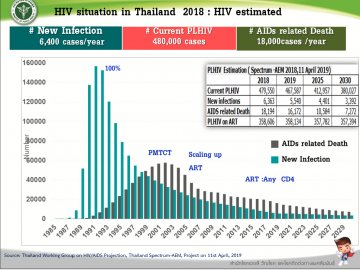
รศ.นพ.วินัย รัตนสุวรรณ นายกสมาคมโรคเอดส์แห่งประเทศไทย กล่าวถึงสถานการณ์เอดส์และความก้าวหน้าการรักษาว่า สถานการณ์การติดเชื้อ HIV ทั่วโลก มีผู้ติดเชื้อ HIV นับตั้งแต่มีการระบาด 38 ปี ล่าสุดจำนวน 77.3 ล้านคน และ 35.4 ล้านคนเสียชีวิตนับตั้งแต่มีการระบาด และมีจำนวน 36.9 ล้านคนติดเชื้อ HIV ที่ยังมีชีวิตในปี พ.ศ. 2560 และมีผู้ป่วยติดเชื้อ HIV ใหม่ในปี พ.ศ. 2560 อีกจำนวน 1.8 ล้านคน สำหรับในประเทศไทยมีผู้ติดเชื้อมากกว่า 1 ล้านคนในเวลา 35 ปี และมีผู้ติดเชื้อประมาณ 6 แสนคนเสียชีวิต นับตั้งแต่มีการระบาด และผู้ติดเชื้อประมาณ 6 แสนคนติดเชื้อ HIV ที่ยังมีชีวิตในปี พ.ศ. 2560 (ประมาณ 2% ของทั้งโลก) และมีผู้ติดเชื้อใหม่ประมาณ 6 พันคน เฉลี่ยวันละ 17 คน (ประมาณ 0.3% ของทั้งโลก) ทั้งนี้วิวัฒนาการการรักษา HIV เริ่มตั้งแต่ปี พ.ศ. 2524-2538 ไม่มียาต้านไวรัสที่ได้ผล ทำได้เพียงรักษาโรคติดเชื้อแทรกซ้อน ผู้ติดเชื้อ HIV อายุสั้น ต่อมาในปี พ.ศ. 2538 จนถึงปัจจุบันมียาต้านไวรัสที่ได้ผล ผู้ป่วยกลับมามีภูมิต้านทานปกติ แข็งแรงทำงานได้ปกติ
การพยากรณ์โรคผู้ติดเชื้อ HIV ก่อนยุคยาต้านไวรัส HIV ผู้ป่วยที่เริ่มมีโรคติดเชื้อแทรกซ้อนสภาพไม่ต่างกับมะเร็งระยะสุดท้าย แต่ตั้งแต่ปี พ.ศ. 2538 เป็นต้นมา ผู้ติดเชื้อ HIV มีชีวิตยืนยาวได้ใกล้เคียงคนปกติ หากได้รับการวินิจฉัย การรักษาอย่างถูกต้อง และผู้ป่วยปฏิบัติตัวดี รับประทานยาครบถ้วน ตรงเวลา และไม่ไปรับเชื้อใหม่ U=U (Undetectable=Untransmittable) คือการอยู่ร่วมกับผู้ติดเชื้อ HIV ซึ่งผู้ติดเชื้อ HIV สามารถพักอาศัย ทำงานร่วมกับคนปกติได้โดยไม่มีอันตราย ไม่ต้องตรวจ HIV ก่อนเข้าเรียน ก่อนเข้าทำงาน ก่อนบวช การติดต่อของ HIV ติดต่อ 3 ทางที่สำคัญคือ 1. การมีเพศสัมพันธ์โดยไม่ป้องกัน 2. การใช้ของมีคมร่วมกัน และ 3. การติดเชื้อจากแม่สู่ลูก ซึ่งกล่าวโดยสรุปคือ ยังมีผู้ติดเชื้อรายใหม่ทุกปี, การป้องกันการติดเชื้อดีที่สุด, ผู้ติดเชื้อ HIV ที่ได้รับยาต้านไวรัส HIV อย่างถูกต้องจะมีชีวิตยืนยาวได้ใกล้เคียงคนปกติ, U=U (Undetectable=Untransmittable) สามารถมีชีวิตร่วมกับคนอื่นได้ตามปกติ เพราะทางติดต่อไม่ได้เกิดในวิถีชีวิตประจำวันตามปกติ, รับยาต้านไวรัส HIV ฟรีทุกสิทธิรักษาพยาบาล
ความก้าวหน้าในการป้องกันการติดเชื้อ HIV จากแม่สู่ลูก
ศ.พญ.กุลกัญญา โชคไพบูลย์กิจ แพทย์ผู้เชี่ยวชาญจากคณะแพทยศาสตร์ศิริราชพยาบาล กล่าวว่า ในวันที่ 8 มิถุนายน พ.ศ. 2559 ประเทศไทยได้รับการรับรองจากองค์การอนามัยโลกที่สามารถบรรลุเป้าหมายในการกำจัดการติดเชื้อ HIV ในทารกคือ เหลือการติดเชื้อจากแม่สู่ลูกน้อยกว่า 2% ได้ นับเป็นประเทศที่ 2 ในโลก และเป้าหมายถัดไปคือ ลดให้เหลือ 1% ในปี พ.ศ. 2563 ซึ่งก็คือในปีหน้านั่นเอง ดังนั้น การป้องกันการติดเชื้อจากแม่สู่ลูกจะต้องทำ 4 เรื่องหลัก คือ
1. การป้องกันไม่ให้ผู้หญิงติดเชื้อ ซึ่งต้องใช้วิธีการหลาย ๆ รูปแบบ ที่สำคัญคือ ต้องพยายามวินิจฉัยผู้ที่ติดเชื้อให้พบและให้การรักษาเร็วที่สุด เพื่อที่ไม่ให้ไปแพร่เชื้อกับคู่ของตน และรักเดียวใจเดียว ไม่มีคู่นอนหลายคน
2. การป้องกันไม่ให้หญิงที่ติดเชื้อตั้งครรภ์โดยไม่วางแผนล่วงหน้า ส่งเสริมตรวจการติดเชื้อทั้งสามีและภรรยาก่อนตั้งครรภ์ หากพบว่าติดเชื้อ HIV สามารถมีบุตรได้อย่างปลอดภัย โดยมีการวางแผนการตั้งครรภ์อย่างเหมาะสม หากพบว่าสามีติดเชื้อฝ่ายเดียวแต่ฝ่ายหญิงไม่ติดเชื้อก็สามารถวางแผนตั้งครรภ์ได้อย่างปลอดภัยจากการติดเชื้อ
3. การป้องกันการติดเชื้อจากแม่สู่ลูก จะต้องมีการตรวจ HIV ในหญิงตั้งครรภ์ทุกคนโดยเร็วที่สุด หากพบว่าหญิงตั้งครรภ์ติดเชื้อ HIV จะต้องรีบให้ยาต้านไวรัสโดยเร็วที่สุดเพื่อไม่ให้แพร่เชื้อไปสู่ทารกในครรภ์ และจะต้องรับประทานยาให้สม่ำเสมอระหว่างตั้งครรภ์ เพราะการติดเชื้อสู่ทารกนั้นเกิดได้ตั้งแต่ช่วงตั้งครรภ์ โดยเฉพาะช่วงท้องแก่และระหว่างคลอด ในระหว่างคลอดแพทย์จะมีการให้ยาเพิ่มและให้ยาป้องกันในทารกหลังคลอดด้วย นอกจากนี้จะต้องให้ทารกงดนมแม่อย่างเด็ดขาด เพราะการติดเชื้อจะผ่านทางน้ำนมได้ หากปฏิบัติได้ครบถ้วน ทารกจะมีโอกาสติดเชื้อน้อยกว่า 1% เมื่อเทียบกับไม่ให้การป้องกันใด ๆ เลย ทารกจะมีโอกาสติดเชื้อสูงถึง 25% ถ้าไม่ได้ให้ยาต้านไวรัสในระหว่างตั้งครรภ์เลย หรือกรณีไม่มาฝากท้องเลย จะมีการตรวจ HIV แบบด่วนในห้องคลอด และถ้าได้ผลบวกจะให้ยาในระหว่างคลอดไปก่อน ซึ่งอาจได้ผลไม่ดีเท่าการให้ตั้งแต่ช่วงตั้งครรภ์ ที่สำคัญคือ จะต้องพาสามีมาตรวจเลือดเพื่อจะได้รักษาถ้าพบว่าติดเชื้อ จะได้ไม่แพร่เชื้อต่อ โดยเฉพาะกรณีที่หญิงตั้งครรภ์ยังไม่ติดเชื้อด้วยแต่สามีติดฝ่ายเดียว และหญิงตั้งครรภ์จะได้ป้องกันการติดเชื้อด้วยการรับประทานยาเพร็พ และการตรวจเลือดสามียังจะได้ตรวจคัดกรองโรคต่าง ๆ ที่ถ่ายทอดจากพ่อแม่สู่ลูกด้วย เช่น ตับอักเสบบี ซิฟิลิส ธาลัสซีเมีย
4. การดูแลแม่และครอบครัวหลังคลอด คุณแม่ควรที่จะได้รับการติดตามการรักษาอย่างต่อเนื่องเพื่อให้สุขภาพดี และจะต้องมีการตรวจติดตามทารกและสามีด้วย รวมทั้งมีการวางแผนครอบครัวอย่างเหมาะสม
ปัญหาในขณะนี้คือ แม่ไม่มาฝากครรภ์แต่เนิ่น ๆ ไม่พาสามีมาตรวจ ทำให้ไม่ทราบว่ามีความเสี่ยงที่จะติดเชื้ออยู่ ดังนั้น สิ่งที่จะต้องเน้นย้ำคือ การหลีกเลี่ยงการตั้งครรภ์ในขณะที่ไม่พร้อม หรือไม่ได้วางแผน การมาฝากท้องเร็ว การพาสามีมาตรวจขณะไปฝากครรภ์ด้วย หากพบว่าติดเชื้อไม่ต้องตกใจ ให้รีบรับประทานยาอย่างสม่ำเสมอ และนำทารกมาตรวจติดตามหลังคลอด พร้อมกับรับประทานยารักษาตนเองและสามีอย่างต่อเนื่องหลังคลอด และวางแผนครอบครัวอย่างเหมาะสม หากทำทุกอย่างได้อย่างครบถ้วนสมบูรณ์ ทารกก็จะปลอดภัยไม่ติดเชื้อ และครอบครัวก็จะแข็งแรงมีความสุข
มาตรฐานการดูแลรักษาผู้ป่วย HIV ในประเทศไทย
พญ.เสาวนีย์ วิบุลสันติ นายแพทย์เชี่ยวชาญ/รองผู้อำนวยการสำนักงานป้องกันควบคุมโรคที่ 1 เชียงใหม่ กองโรคเอดส์และโรคติดต่อทางเพศสัมพันธ์ กรมควบคุมโรค กระทรวงสาธารณสุข กล่าวว่า ประเทศไทยมีเป้าหมายที่จะยุติปัญหาเอดส์ในปี พ.ศ. 2573 คือ ไม่มีเด็กติดเชื้อ HIV เมื่อแรกเกิด การติดเชื้อรายใหม่น้อยกว่าปีละ 1,000 คน ผู้ที่อยู่ร่วมกับเชื้อทุกคนเข้าถึงบริการยาต้านไวรัส HIV และไม่มีการตีตรารังเกียจและเลือกปฏิบัติต่อผู้อยู่ร่วมกับเชื้อและประชากรหลักที่มีภาวะเปราะบางต่อการติดเชื้อ การที่จะบรรลุเป้าหมายได้ต้องมีการทำงานที่บูรณาการด้านการป้องกันและรักษาอย่างต่อเนื่อง และเชื่อมโยงกันตั้งแต่การป้องกันการติดเชื้อ การออกเชิงรุกเข้าหาประชากรเป้าหมาย การให้การปรึกษาและตรวจหาการติดเชื้อ การส่งต่อเพื่อเข้าสู่บริการดูแลรักษาด้วยยาต้านไวรัส การติดตามการรักษาและรับประทานยาอย่างสม่ำเสมอและต่อเนื่องในรูปแบบการมีส่วนร่วม ทั้งจากผู้ให้บริการทางการแพทย์และสาธารณสุข ภาคประชาสังคม และเครือข่ายผู้ติดเชื้อ
การดำเนินงานจะมุ่งเน้นความต่อเนื่องของการเข้าถึง-การเข้าสู่บริการ-การตรวจ HIV-การรักษา-การคงอยู่ในระบบ (Reach-Recruit-Test-Treat-Retain: RRTTR) โดย “การเข้าถึง” ต้องเข้าถึงกลุ่มประชากรเป้าหมายที่มีความเสี่ยงต่อการติดเชื้อ เพื่อสร้างความต้องการตรวจHIV และโรคติดต่อทางเพศสัมพันธ์ “การเข้าสู่บริการ” ต้องทำให้กลุ่มเป้าหมายมีความต้องการตรวจ HIV และเข้าสู่บริการป้องกันและดูแลรักษา “การตรวจ HIV” มีการให้บริการตรวจ HIV ที่เข้าถึงได้ มีบริการตรวจ HIV ที่สามารถทราบผลได้ภายในวันเดียว โดยประชาชนไทยสามารถตรวจฟรีปีละ 2 ครั้ง ทั่วประเทศ ทุกโรงพยาบาลที่ให้บริการภายใต้หลักประกันสุขภาพแห่งชาติ นอกจากนี้ยังมีการกระจายบริการตรวจ HIV ลงสู่ระดับชุมชน มีการจัดบริการตรวจ HIV เชิงรุก “การรักษา” ผู้อยู่ร่วมกับเชื้อ HIV สามารถเริ่มยาต้านไวรัสได้ทุกระดับ CD4 และเริ่มยาต้านไวรัสได้แต่เนิ่น ๆ ตามแนวทางของประเทศ และ “การคงอยู่ในระบบ” จะต้องทำให้กลุ่มเป้าหมายยังคงป้องกันหรือรักษาอย่างต่อเนื่อง เป็นการมุ่งเน้นให้ผู้ที่ผลการตรวจ HIV เป็นลบ ยังคงป้องกันและตรวจ HIV โดยสม่ำเสมอ ส่วนผู้ที่ติดเชื้อ HIV เมื่อเข้าสู่การรักษาด้วยยาต้านไวรัสแล้วต้องรับประทานยาสม่ำเสมอ หรือหากยังไม่เริ่มยาต้านไวรัสต้องติดตามให้เริ่มรักษาด้วยยาต้านไวรัสให้เร็วที่สุด
นอกจากการดำเนินงานดังกล่าว กระทรวงสาธารณสุขโดยกรมควบคุมโรคร่วมกับหน่วยงานที่เกี่ยวข้อง พัฒนาศักยภาพบุคลากรและสนับสนุนวิชาการ โดยจัดทำแนวทางการตรวจรักษาและป้องกันการติดเชื้อ HIV ประเทศไทย ผลักดันนโยบายต่าง ๆ ที่มีความสำคัญและเป็นประโยชน์ต่อผู้ติดเชื้อและผู้ป่วย รวมถึงการพัฒนาคุณภาพบริการดูแลรักษา HIV ในหน่วยบริการสุขภาพให้มีมาตรฐานและการพัฒนาอย่างต่อเนื่อง
การวิจัยและการรักษา
นพ.ยูจีน ครูน (Dr. Eugene Kroon) ศูนย์วิจัยโรคเอดส์ สภากาชาดไทย กล่าวว่า HIV คือเชื้อไวรัสชนิด RNA จัดอยู่ในกลุ่มรีโทรไวรัส (Retrovirus) HIV เปลี่ยน RNA ของไวรัสเป็น DNA และทำการแทรก DNA ของมันเข้าไปใน DNA ของมนุษย์ เซลล์ส่วนมากที่มี DNA ของไวรัสอยู่จะสามารถสร้างอนุภาคใหม่ของไวรัสออกมา และเซลล์นั้นจะตายไปจากภาวะเหนื่อยล้าหรือถูกกำจัดด้วยภูมิคุ้มกันของร่างกาย อย่างไรก็ตาม บางเซลล์ที่มี DNA ไวรัสอยู่ เรียกว่า “เซลล์ในภาวะแฝง” ซึ่งเซลล์นี้อาจจะถูกกระตุ้นและผลิตไวรัสได้อีกในภายหลัง ภูมิคุ้มกันของร่างกายจะไม่เห็นว่าเซลล์ที่มีเชื้อหลบซ่อนอยู่นี้จัดเป็นเซลล์ผิดปกติ ทำให้ไม่ถูกกำจัดและคงอยู่ในร่างกายได้เหมือนเซลล์ปกติอื่น ๆ ความสามารถในการหลบซ่อนของเชื้อ HIV หรือแหล่งสะสมของเชื้อ HIV เป็นความท้าทายที่ยิ่งใหญ่ในการกำจัดเชื้อให้หมดไปจากร่างกาย เพราะการรักษาด้วยยาต้านไวรัสจะไม่สามารถกำจัดเชื้อที่ซ่อนอยู่ในเซลล์เหล่านี้ได้ เมื่อผู้ป่วยได้รับยาต้านไวรัสมักจะมีแหล่งสะสมเชื้อขนาดใหญ่อยู่แล้ว และจะลดลงด้วยอัตราครึ่งชีวิตที่ 44 เดือน ผู้ที่เริ่มยาต้านไวรัส HIV ในระยะติดเชื้อเฉียบพลัน (ผู้ติดเชื้อในระยะเฉียบพลันคือ ผู้ที่มีเชื้อ HIV อยู่ในร่างกายหรือตรวจพบว่ามี viral load แต่ยังไม่สามารถตรวจหาแอนติเจนของเชื้อและแอนติบอดีต่อเชื้อได้) จะมีขนาดของแหล่งสะสมเชื้อ HIV น้อยกว่าคนที่ได้รับยาต้านเมื่อติดเชื้อมานาน โอกาสที่จะพบคนที่ติดเชื้อในระยะเฉียบพลันนี้ได้ค่อนข้างยาก อย่างไรก็ตาม ตั้งแต่ปี ค.ศ. 2009-2019 เราสามารถตรวจหาผู้ที่ติดเชื้อ HIV ในระยะเฉียบพลันจำนวน 777 รายจาก 333,713 รายของผู้ที่เข้ามารับการตรวจที่คลินิกนิรนาม ศูนย์วิจัยโรคเอดส์ สภากาชาดไทย
มีเพียง 2 รายในโลกที่สามารถรักษาให้หายขาดได้ 100% ทั้ง 2 รายนี้ได้รับการปลูกถ่ายไขกระดูกซึ่งเป็นส่วนหนึ่งของการรักษาโรคมะเร็งเม็ดเลือดขาว โดยทำการปลูกถ่ายด้วยเซลล์จากผู้บริจาคที่ดื้อหรือต้านทานต่อเชื้อ HIV (พบประมาณ 1% ของชาวยุโรป) การรักษานี้อันตราย (อัตราการตายสูง) กระบวนการรักษาทำได้ยาก ราคาแพง และยังไม่เป็นที่แพร่หลาย ส่วนเทคโนโลยีการรักษาให้หายขาดอื่น ๆ ยังอยู่ในขั้นทดสอบในสัตว์ทดลอง การศึกษานี้ได้ถูกตีพิมพ์ในวารสารต่างประเทศ “เนเจอร์ คอมมูนิเคชั่น (Nature Communication)” เมื่อ 2 สัปดาห์ก่อน พบว่าการใช้เทคโนโลยีคริสเปอร์ (อังกฤษ: CRISPR) (กระบวนการหรือเทคนิคการแก้ไขดัดแปลงพันธุกรรมหรือยีน โดยการตัดแล้วต่อส่วนของสารพันธุกรรมที่รู้จักกันดีว่า DNA) ร่วมกับการใช้ยาต้าน HIV นั้นสามารถกำจัดเชื้อ HIV ในหนูได้ ถ้าเทคโนโลยีนี้สามารถพัฒนาต่อได้และอาจจะนำมาใช้ในคน การวิจัยเพื่อพัฒนาให้การรักษานี้มีความปลอดภัย และทำให้ราคาไม่แพงจะเป็นความท้าทายอย่างมากและอาจต้องใช้เวลานาน
อย่างไรก็ตาม เรารู้ว่าบางคนที่ได้รับยาต้านไวรัสเร็วตั้งแต่ติดเชื้อ HIV ระยะเฉียบพลันสามารถควบคุมเชื้อ HIV ได้นานหลายปีหลังหยุดยาต้านไวรัส การควบคุม หมายถึง ตรวจไม่พบปริมาณเชื้อไวรัสในเลือดด้วยการตรวจวิธีปกติ (routine test) นอกจากนี้อาจจะมีปริมาณไวรัสในเลือดเพิ่มขึ้นได้เล็กน้อย และปริมาณเม็ดเลือดขาวCD4 ปกติ (แสดงถึงสภาวะภูมิคุ้มกัน) บุคคลกลุ่มนี้ก็เหมือนกับบุคคลอื่น ๆ ที่ยังรับประทานยาต้านไวรัส คือเป็นผู้ติดเชื้อ HIV แต่มีสุขภาพดี เรารู้ว่าอาจเกิดจากปริมาณของเชื้อที่หลบซ่อนอยู่น้อยมากร่วมกับการทำงานของระบบภูมิคุ้มกันทำให้สามารถควบคุมเชื้อได้ ปัจจุบันพวกเราได้พยายามช่วยการทำงานของระบบภูมิคุ้มกันในอาสาสมัคร 67 รายที่เริ่มการรักษาในระยะติดเชื้อเฉียบพลัน อย่างเช่น การให้วัคซีนและแอนติบอดีต่อเชื้อ HIV และหยุดยาต้านไวรัสเพื่อดูประสิทธิภาพของการรักษาด้วยวัคซีนหรือแอนติบอดี เราพบว่าหลังการหยุดยาต้านไวรัสพบปริมาณเชื้อไวรัสกลับมาเพิ่มขึ้นในเลือด และอาสาสมัครทั้ง 67 รายเมื่อตรวจพบปริมาณเชื้อไวรัสเพิ่มขึ้นจะกลับมาเริ่มยาต้านไวรัส และพบว่าสามารถควบคุมเชื้อไวรัสในเลือดได้ ปัจจุบันมุ่งเน้นไปที่การรักษาด้วยหลายวิธีร่วมกัน พบว่าการรักษาด้วยหลายวิธีร่วมกันนี้ในลิงที่ติดเชื้อ HIV สามารถควบคุมเชื้อไวรัสในลิงได้ดี
ผลที่ตามมาของการรักษา HIV ก่อนที่ภูมิคุ้มกันต่อ HIV จะพัฒนาอย่างสมบูรณ์คือ การตรวจแอนติเจน/แอนติบอดีของ HIV ตามวิธีปกติแล้วผลยังคงเป็นลบหรือไม่สามารถสรุปผลได้ และการทดสอบเดียวเท่านั้นที่จะใช้ตรวจสอบคือ การตรวจสอบไวรัสโหลด (viral load) ซึ่งจะให้ผลเป็นบวกอย่างชัดเจนในช่วงที่ติดเชื้อในระยะเฉียบพลัน เมื่อบุคคลที่มีผลการตรวจเป็นบวกพร้อมกับได้เริ่มยาต้านไวรัส HIV เร็วในระยะติดเชื้อเฉียบพลันอาจทำให้เกิดการลดระดับของระบบภูมิคุ้มกันต่อเชื้อ HIV และทำให้การตรวจแอนติเจน/แอนติบอดีที่เป็นผลบวกนั้นอาจจะกลายเป็นผลลบได้อีก ยาต้านไวรัส HIV จะทำให้ปริมาณไวรัสลดลงจนไม่สามารถวัดได้ในเลือด