‘สเต็มเซลล์’ ความหวังผู้ป่วย…ใช้ได้จริงหรือ ?
ปัจจุบันนานาประเทศมีความพยายามในการศึกษาและนำความรู้ที่ได้จากการวิจัยเกี่ยวกับสเต็มเซลล์มาพัฒนาเพื่อใช้รักษาโรคต่าง ๆ ในมนุษย์ แต่จากองค์ความรู้ที่มีข้อพิสูจน์ทางวิทยาศาสตร์การแพทย์ที่เป็นที่ยอมรับ ณ ขณะนี้ยังคงจำกัดการรักษาเฉพาะการนำสเต็มเซลล์ที่ได้จากเซลล์ของไขกระดูกของผู้ป่วยเอง หรือพี่น้องของผู้ป่วยที่เป็นโรคทางระบบโลหิตวิทยาบางโรคมาใช้เท่านั้น ยังไม่มีผลการศึกษาที่ยืนยันได้ชัดเจนว่าสามารถนำสเต็มเซลล์มารักษาโรคอื่น ๆ ได้อย่างมีประสิทธิภาพ หรือสามารถยืดชีวิต ชะลอความเสื่อมสมรรถภาพของอวัยวะ หรือช่วยเพิ่มคุณภาพชีวิตแก่ผู้ป่วยอย่างได้ผลในระยะยาว
ศ.นพ.เกรียง ตั้งสง่า ประธานราชวิทยาลัยอายุรแพทย์แห่งประเทศไทย กล่าวว่า ปัจจุบันองค์กรวิชาชีพแพทย์เฉพาะทางต่าง ๆ ทั่วโลกยังไม่มีการกำหนดแนวทางการรักษาด้วยสเต็มเซลล์ไว้ในแนวทางเวชปฏิบัติของแพทย์สำหรับรักษาโรคต่าง ๆ ยกเว้นโรคทางโลหิตวิทยา 5 โรค ได้แก่ โรคมะเร็งเม็ดโลหิตขาว โรคมะเร็งต่อมน้ำเหลือง โรคไขกระดูกฝ่อ โรคมะเร็ง multiple myeloma และโรคโลหิตจางพันธุกรรมธาลัสซีเมีย เพราะการนำสเต็มเซลล์มาใช้รักษาอย่างไม่ถูกต้อง อาจทำให้เกิดโทษต่อผู้ป่วยที่ได้รับสเต็มเซลล์ อาจเกิดอาการแพ้ เกิดการอุดตันของหลอดเลือด มีการปนเปื้อนของสารเคมี สารโปรตีนแปลกปลอม เชื้อโรค หรือเซลล์แปลกปลอมในระหว่างกระบวนการเตรียมสเต็มเซลล์ที่ไม่ถูกวิธี เคยมีรายงานการใช้สเต็มเซลล์อย่างไม่ถูกต้องในผู้ป่วยทั้งคนไทยและต่างประเทศ ทำให้ผู้ป่วยเกิดเป็นโรคมะเร็งชนิดร้ายแรงหลังจากเข้ารับการรักษา ซึ่งการนำสเต็มเซลล์มาใช้อย่างไม่ถูกต้องตามหลักวิชาแพทย์เป็นปัญหาที่เพิ่มขึ้นทั้งในประเทศไทยและต่างประเทศ เพราะผู้ป่วยมีแนวโน้มในการตั้งความหวังว่าจะเกิดผลดีจากการใช้สเต็มเซลล์เพื่อรักษามากเกินกว่าที่องค์ความรู้ทางการแพทย์ที่มีอยู่ในปัจจุบันจะมีให้ได้ จึงเกิดช่องว่างระหว่างผู้รู้กับผู้ไม่รู้ และระหว่างความหวังของผู้ป่วยที่ต้องการให้เกิดขึ้นกับความเป็นจริงขององค์ความรู้ในปัจจุบัน
ศ.นพ.ธานินทร์ อินทรกำธรชัย ผู้รั้งตำแหน่งประธานราชวิทยาลัยอายุรแพทย์แห่งประเทศไทย กล่าวว่า ในระยะ 10 ปีมานี้วงการแพทย์มีความตื่นตัวอย่างสูงในการนำสเต็มเซลล์มาใช้รักษาโรคทางการแพทย์หลาย ๆ โรค สืบเนื่องจากการค้นพบทางวิทยาศาสตร์พื้นฐานที่พบว่าสเต็มเซลล์มีคุณสมบัติที่สามารถเจริญเติบโตไปเป็นอวัยวะและเนื้อเยื่อต่าง ๆ ได้ อย่างไรก็ตาม ในปัจจุบันการใช้สเต็มเซลล์เพื่อการรักษาโรคเป็นการรักษามาตรฐานเพียงโรคทางโลหิตวิทยาเท่านั้น ส่วนโรคอื่น ๆ ที่เข้าใจกัน เช่น โรคหัวใจ โรคตับ โรคไต หรือแม้กระทั่งชะลอวัย ยังอยู่ในขั้นตอนการวิจัย ไม่ใช่การรักษาที่ได้มาตรฐาน การโฆษณาประชาสัมพันธ์และชักชวนให้เข้ารับการรักษาด้วยสเต็มเซลล์ตามคลินิก โรงพยาบาลต่าง ๆ เป็นจำนวนมากด้วยค่าใช้จ่ายที่สูงนั้น ยังไม่ได้มีการรับรองอย่างถูกต้อง
ผศ.นพ.ดร.นิพัญจน์ อิศรเสนา ผู้เชี่ยวชาญด้านสเต็มเซลล์ แพทยสภา กล่าวว่า การนำสเต็มเซลล์มาใช้รักษาโรคมี 3 แนวทาง ดังนี้
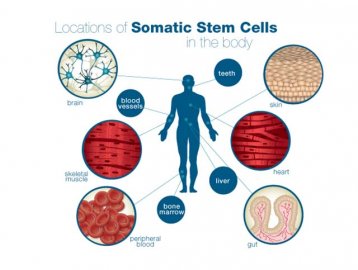
1. ปลูกสเต็มเซลล์และถ่ายเซลล์แทนสเต็มเซลล์ที่ไม่ทำงานในอวัยวะที่ต้องมีการสร้างเซลล์สม่ำเสมอ เป้าหมายคือ ให้สเต็มเซลล์หลังปลูกถ่ายไปแล้วสร้างเซลล์ของอวัยวะนั้น ๆ ไปอีกหลายปีหลังปลูกถ่าย ด้วยเหตุผลทางเทคนิคอวัยวะที่ปลูกถ่ายสเต็มเซลล์ได้ยังมีจำกัด การรักษาที่เป็นมาตรฐานในประเทศและทั่วโลกมีเพียงการนำสเต็มเซลล์จากไขกระดูกไปรักษาโรคระบบเลือดเท่านั้น สำหรับการเพาะสเต็มเซลล์ผิวหนังเพื่อรักษาแผลไฟไหม้ และการเพาะสเต็มเซลล์กระจกตามีใช้ในหลายประเทศ แต่ยังไม่เป็นการรักษามาตรฐานในไทย
2. การนำสเต็มเซลล์ไปสร้างเซลล์ชนิดจำเพาะก่อนนำมาปลูกถ่าย เช่น เซลล์ประสาทที่สร้างสารโดปามีนสำหรับรักษาโรคพาร์กินสัน เซลล์ตับอ่อนที่หลั่งอินซูลินสำหรับรักษาโรคเบาหวานยังอยู่ในขั้นการทดลอง เนื่องจากข้อจำกัดทางคุณสมบัติของเซลล์ต้นกำเนิดร่างกายในอวัยวะต่าง ๆ ที่มีไม่ครบทุกอวัยวะ สร้างเซลล์ได้ไม่ครบทุกชนิด และเพิ่มจำนวนได้จำกัดในหลอดทดลอง ซึ่งเซลล์ที่เป็นความหวังคือ เซลล์ต้นกำเนิดตัวอ่อน และเทคโนโลยีที่เปลี่ยนเซลล์ร่างกายกลับสู่สเต็มเซลล์ ที่เรียกว่า induced pluripotent stem cells ซึ่งได้รับรางวัลโนเบลในปี ค.ศ. 2012
3. การปลูกเซลล์หวังให้เกิดประโยชน์อื่น ๆ ที่ไม่ใช่สร้างเซลล์ เช่น หวังว่าเซลล์ที่ปลูกถ่ายจะหลั่งสารกระตุ้นการซ่อมแซมร่างกาย การศึกษาในลักษณะนี้แม้มีจำนวนไม่น้อยในบางโรค อย่างไรก็ดี ข้อมูลส่วนใหญ่ยังไม่แสดงว่ามีประสิทธิภาพมากเพียงพอหรือแตกต่างจากการฉีดยาหลอก จึงยังไม่มีสมาคมทางการแพทย์ที่เป็นที่ยอมรับถึงการรักษาที่เป็นมาตรฐานจนกว่าจะมีข้อมูลสนับสนุนมากกว่านี้
ศ.นพ.วันชัย วนะชิวนาวิน นายกสมาคมโลหิตวิทยาแห่งประเทศไทย กล่าวว่า โรคเลือดนับเป็นโรคกลุ่มเดียวในปัจจุบันที่มีการศึกษาหรือหลักฐานที่ชัดเจน และเชื่อถือได้ว่าการรักษาด้วยการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดมีประโยชน์หรือได้ผลดี โดยหลักการรักษาคือ ให้เซลล์ต้นกำเนิดเม็ดเลือด (hematopoietic stem cell) ซึ่งส่วนใหญ่มาจากญาติที่เป็นพี่หรือน้องของผู้ป่วย และที่เข้ากันได้กับผู้ป่วยไปทดแทนเซลล์เม็ดเลือดของผู้ป่วยที่ผิดปกติหรือที่พร่อง/ขาดหายไป ได้แก่ โรคโลหิตจางธาลัสซีเมียที่มีอาการรุนแรง โดยนำเซลล์ต้นกำเนิดเม็ดเลือดของพี่หรือน้องของผู้ป่วยมาให้ผู้ป่วยเพื่อสร้างเม็ดเลือดแดงที่ปกติแทนเม็ดเลือดแดงที่ผิดปกติทางกรรมพันธุ์ของผู้ป่วย โรคไขกระดูกฝ่อ โดยปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดของพี่หรือน้องผู้ป่วยเพื่อทดแทนเซลล์ต้นกำเนิดเดิมของผู้ป่วยที่พร่องหรือขาดหายไป และโรคมะเร็งเม็ดเลือดบางชนิด ได้แก่ มะเร็งเม็ดเลือดขาว โดยเฉพาะอย่างยิ่งชนิดเฉียบพลัน มะเร็งต่อมน้ำเหลือง มะเร็งของไขกระดูกชนิด multiple myeloma โดยส่วนใหญ่เป็นการดำเนินการปลูกถ่ายเซลล์ต้นกำเนิดให้แก่ผู้ป่วย หลังจากรักษาผู้ป่วย (ด้วยยาเคมีบำบัด) จนเซลล์มะเร็งเหลือน้อยมาก และใช้การปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดจากพี่หรือน้องของผู้ป่วย หรือในบางกรณีเป็นสเต็มเซลล์ของผู้ป่วยเอง เพื่อทดแทนเซลล์ต้นกำเนิดเม็ดเลือดเดิมของผู้ป่วยที่พร่องไปหลังจากให้ยาเคมีบำบัดขนาดสูงหรือการฉายแสง
นพ.เกรียงไกร เฮงรัศมี นายกสมาคมแพทย์โรคหัวใจแห่งประเทศไทยในพระบรมราชูปถัมภ์ กล่าวว่า มีผู้คิดค้นการรักษาโรคหัวใจโดยเฉพาะโรคหลอดเลือดแดงหัวใจหรือโรคกล้ามเนื้อหัวใจขาดเลือดในภาวะที่เกิดกล้ามเนื้อหัวใจตายโดยการฉีดสเต็มเซลล์ โดยสเต็มเซลล์มาจากการเตรียมเซลล์จากไขกระดูกหรือเลือดของผู้ป่วย และนำไปเข้ากระบวนการในห้องทดลอง แล้วจึงนำมาฉีดด้วย 3 วิธี คือ ฉีดเข้าทางหลอดเลือดแดงหัวใจ ฉีดเข้าบริเวณกล้ามเนื้อส่วนที่ขาดเลือด และฉีดบริเวณผนังเยื่อบุหัวใจด้านใน โดยหวังว่าเซลล์ดังกล่าวจะเพิ่มจำนวนและเพิ่มเลือดให้มาเลี้ยงกล้ามเนื้อหัวใจมากขึ้น ซึ่งจากการศึกษาข้อมูลที่มีรายงานทั่วโลกตั้งแต่ปี พ.ศ. 2539 ถึงปัจจุบัน พบว่ามีการศึกษารวมทั้งหมด 49 เรื่อง โดยเป็นการศึกษาในเฟส 3 ทั้งหมด 13 เรื่อง และเฟส 2 ทั้งหมด 36 เรื่อง การศึกษาโดยทั่วไปก่อนที่จะเสร็จสมบูรณ์ต้องผ่านทั้งหมด 4 ระยะหรือเฟส โดยการศึกษาการรักษาด้วยสเต็มเซลล์ในผู้ป่วยโรคหลอดเลือดแดงหัวใจดังกล่าวแบ่งออกเป็น 2 กลุ่ม คือ กลุ่มที่ 1 กลุ่มผู้ป่วยกล้ามเนื้อหัวใจขาดเลือดหรือตายเฉียบพลัน มีการศึกษาหลายกรณีศึกษาที่มีการออกแบบการศึกษาที่ดี รวมมีผู้ป่วยประมาณ 381 ราย พบว่าการให้สเต็มเซลล์อาจจะทำให้ผู้ป่วยเหนื่อยน้อยลง เจ็บหน้าอกน้อยลง และลดความถี่ของการเจ็บหน้าอก แต่ไม่มีการศึกษาใดที่พบว่าผู้ป่วยที่ได้รับสเต็มเซลล์ร่วมกับการรักษาตามมาตรฐานจะสามารถลดอัตราการเสียชีวิตได้ และกลุ่มที่ 2 กลุ่มผู้ป่วยกล้ามเนื้อหัวใจขาดเลือดชนิดเรื้อรัง เป็นการทบทวนจากทั้งหมด 9 การศึกษา พบว่าผู้ป่วยที่ได้รับสเต็มเซลล์ร่วมกับการรักษาตามมาตรฐานเจ็บหน้าอกน้อยลง และลดความถี่ของการเจ็บหน้าอก แต่ไม่ลดอัตราการเสียชีวิต สำหรับการติดตามผลการรักษาส่วนใหญ่ยังเป็นช่วงระยะเวลาสั้น ๆ ประมาณ 6-12 เดือน
บทบาทของ Stem Cell ในผู้ป่วยโรคหัวใจ ในปัจจุบันแนวทางเวชปฏิบัติยังไม่ได้กำหนดให้นำสเต็มเซลล์มาใช้เป็นมาตรฐานในการรักษาโรคหลอดเลือดหัวใจทั้งชนิดเฉียบพลัน ชนิดเรื้อรัง และภาวะหัวใจล้มเหลว ด้วยเหตุผลเป็นการศึกษาเฟส 3 ที่ไม่ลดอัตราการเสียชีวิตที่ชัดเจน จำนวนผู้ป่วยที่ศึกษาไม่มากพอ การติดตามผู้ป่วยเพียงระยะเวลาสั้น ๆ ประมาณ 6-12 เดือน และยังไม่มีมาตรฐานที่ตกลงร่วมกันในระดับสากลในเรื่องของชนิด ขนาด วิธีการ การเตรียมเซลล์ และเวลาที่จะให้สเต็มเซลล์ ซึ่งการรักษาด้วยสเต็มเซลล์ในผู้ป่วยโรคหลอดเลือดหัวใจยังคงต้องอาศัยการวิจัยในอนาคตต่อไป
อ.นพ.รัฐภรณ์ อึ๊งภากรณ์ เลขาธิการสมาคมแพทย์ผิวหนังแห่งประเทศไทย กล่าวว่า ในประเทศไทยการใช้สเต็มเซลล์ทางด้านผิวหนัง ความงาม และชะลออายุ ปัจจุบันยังไม่มีการศึกษาวิจัยที่ได้มาตรฐานและเป็นที่ยอมรับ ทั้งหมดอยู่ในขั้นตอนการทดลองและการวิจัยทั้งสิ้น จึงมีความกังวลในกรณีที่มีการนำสเต็มเซลล์มาใช้ เพราะไม่ทราบว่าได้มาจากแหล่งไหน อีกทั้งไม่มีมาตรฐานและผลการวิจัยรองรับ ซึ่งในปัจจุบันการวิจัยที่ได้รับการยอมรับทางการแพทย์คือ การวิจัยที่มีการเปรียบเทียบอย่างมีมาตรฐานและมีความปลอดภัยอย่างสูงสุดสำหรับผู้ป่วยและผู้บริโภค ซึ่ง ณ ขณะนี้การวิจัยในลักษณะนี้ยังไม่เกิดขึ้น ข้อมูลต่าง ๆ ที่ได้รับรู้มาล้วนเป็นข้อมูลความเชื่อส่วนบุคคล เป็นความเชื่อหรือข้อมูลจากคนบางคนที่คิดว่าได้ผลดีเท่านั้น
ทางสมาคมแพทย์ผิวหนังฯ เป็นห่วงในจุดนี้จึงขอชี้แจงว่า เทคโนโลยีของสเต็มเซลล์เป็นเทคโนโลยีในการวิจัยและยังเป็นเทคโนโลยีที่จำกัด ทางด้านผิวหนังเองยังไม่เป็นที่ยอมรับ ทั้งหมดเป็นเรื่องของการวิจัยทั้งสิ้น ซึ่งคงต้องใช้เวลาอีกนานกว่าจะทราบว่ามีผลดี-ผลเสียทั้งในปัจจุบันและอนาคตอย่างไรบ้าง เพราะฉะนั้นทุกอย่างจึงขึ้นอยู่กับที่วิจารณญาณของผู้ที่คิดจะใช้ หากมีปัญหาสงสัยต้องสอบถามมายังผู้ที่ทราบข้อมูลอย่างแท้จริง เช่น ราชวิทยาลัย สมาคม ซึ่งความเห็นที่นำเสนออกมานั้นไม่ได้เป็นความเห็นส่วนบุคคล แต่เป็นความเห็นที่กลั่นกรองจากผู้ที่มีความรู้ และเป็นตัวแทนของราชวิทยาลัยและสมาคมทั้งสิ้น
น.อ.นพ.อนุตตร จิตตินันทน์ นายกสมาคมโรคไตแห่งประเทศไทย กล่าวว่า การรักษาโดยใช้สเต็มเซลล์ถือเป็นอีกความหวังของการรักษาเพื่อฟื้นฟูการทำงานของไตทั้งในผู้ป่วยไตวายเฉียบพลัน และโรคไตเรื้อรัง อย่างไรก็ตาม เนื่องจากไตเป็นอวัยวะขนาดใหญ่ที่มีความซับซ้อน โดยโครงสร้างพื้นฐานและหน่วยทำงานพื้นฐานประกอบด้วยเซลล์หลายชนิดที่มีความแตกต่างกัน แต่ต้องทำงานสอดคล้องกันให้ได้เป็นอย่างดี โดยมีการจัดระเบียบของแต่ละเซลล์อย่างเป็นระบบจนรวมกันเป็นอวัยวะ การใช้สเต็มเซลล์เพื่อรักษาโดยการฉีดเข้าไปในเนื้อไตจึงไม่อาจทำนายได้ว่าเซลล์นั้นจะพัฒนากลายเป็นเซลล์ชนิดใดของหน่วยไต และทำงานเข้ากับระบบเดิมหรือไม่ การรักษาด้วยสเต็มเซลล์จึงมีข้อจำกัดมาก ทั้งการบริหารเข้าสู่ร่างกายด้วยวิธีอื่นนอกเหนือจากการฉีดเข้าไปในเนื้อไตโดยตรงก็จะไม่ได้ผล เพราะเซลล์ที่ให้เข้าไปจะไปติดอยู่ที่รูกรองของหน่วยไต จึงเป็นข้อจำกัดสำหรับการรักษาด้วยสเต็มเซลล์ในโรคไตหลาย ๆ ชนิด
จากปัญหาดังกล่าวทำให้การวิจัยในสัตว์ทดลองและในมนุษย์โดยใช้สเต็มเซลล์ที่มีต้นกำเนิดต่าง ๆ กันในโรคไตชนิดต่าง ๆ ตั้งแต่อดีตจนถึงปัจจุบันพบว่าไม่ได้ผลหรือได้ผลที่ไม่ดีนักเป็นส่วนใหญ่ รวมทั้งมีรายงานการเกิดภาวะแทรกซ้อนจากการรักษา ดังนั้น ในปัจจุบันการรักษาโดยการให้สเต็มเซลล์เข้าไปในตัวผู้ป่วยโรคไตจึงยังไม่ได้รับการยอมรับในวงการแพทย์ให้เป็นการรักษามาตรฐาน การใช้สเต็มเซลล์ในผู้ป่วยโรคไตจึงเป็นเพียงงานระดับวิจัยที่ต้องผ่านการพิจารณาจากกรรมการจริยธรรมของแพทยสภาเท่านั้น
รศ.พญ.นาราพร ประยูรวิวัฒน์ อุปนายกสมาคมประสาทวิทยาแห่งประเทศไทย กล่าวว่า เซลล์ของระบบประสาทจัดว่ามีการพัฒนาเปลี่ยนแปลงจากเซลล์ต้นกำเนิดไปมากที่สุดในร่างกาย ตำแหน่งต่าง ๆ ของสมองมีหน้าที่จำเพาะที่จะควบคุมการทำงานของร่างกาย การทำงานของเซลล์ระบบประสาทต้องอาศัยระบบเครือข่ายมากมาย มีความซับซ้อนสูง การควบคุมหลักเกิดที่สมองใหญ่ทั้งซ้ายและขวาผ่านลงมาทางก้านสมองมาสู่ไขสันหลังที่ทอดยาวลงมาในกระดูกสันหลัง จากไขสันหลังจะมีการส่งแขนงประสาทไปยังส่วนต่าง ๆ ของร่างกาย เช่น ไปกล้ามเนื้อมัดต่าง ๆ ดังนั้น ถ้าจะรักษาโรคทางระบบประสาทให้ได้ผล สเต็มเซลล์ที่ใส่เข้าไปแต่ละตัวจะต้องเข้าไปทดแทนในตำแหน่งที่ถูกต้อง และยังต้องมีการเชื่อมประสานกับกลุ่มเซลล์อื่น ๆ อีกเป็นจำนวนมากเพื่อให้ทำงานได้ผล นอกจากนี้การส่งให้สเต็มเซลล์เข้าไปแล้ว ยังต้องมีวิธีรักษาให้เซลล์ใหม่ที่ใส่เข้าไปนี้ยังคงทนอยู่ได้ในตำแหน่งนั้น ๆ และทำงานต่อไปได้เป็นเวลานาน
การศึกษาทดลองใช้สเต็มเซลล์ในการรักษาโรคทางระบบประสาทที่สำคัญ ได้แก่ กลุ่มโรคที่เกิดจากการเสื่อมของระบบประสาท เช่น โรคอัลไซเมอร์ โรคพาร์กินสัน โรคเซลล์ประสาทคุมกล้ามเนื้อเสื่อม (โรคมอเตอร์นิวโรน) โรคหลอดเลือดสมองอุดตัน โรคปลอกประสาทอักเสบ (เอ็มเอส) ภาวะอุบัติเหตุต่อไขสันหลัง ขณะนี้การรักษาโรคทางระบบประสาทดังกล่าวด้วยสเต็มเซลล์ยังอยู่ในขั้นศึกษาวิจัยในหลอดทดลอง หรือเริ่มศึกษาวิจัยกับหนูทดลอง ซึ่งบางรายงานแสดงว่าได้ผลดีและน่าจะเป็นประโยชน์ แต่ผลสำเร็จเบื้องต้นในหลอดทดลองหรือแม้แต่ในสัตว์ทดลองไม่ได้รับประกันว่าจะได้ผลในผู้ป่วยด้วย เนื่องจากสมองของมนุษย์มีความซับซ้อนกว่าสัตว์ทดลองมาก จึงต้องมีการทดลองในสัตว์จนแน่ใจว่าได้ผลดี ไม่เกิดภาวะแทรกซ้อนและอยู่ได้นาน จึงจะเริ่มมาทำการวิจัยในผู้ป่วย ก่อนจะสรุปผลว่าสเต็มเซลล์สามารถใช้รักษาโรคนั้น ๆ ได้จริง
ด้วยเหตุนี้ ราชวิทยาลัยอายุรแพทย์แห่งประเทศไทย จึงได้ร่วมกับสมาคมวิชาชีพด้านอายุรศาสตร์เฉพาะทางที่เกี่ยวข้อง ประกอบด้วย สมาคมประสาทวิทยาแห่งประเทศไทย สมาคมแพทย์ผิวหนังแห่งประเทศไทย สมาคมแพทย์โรคหัวใจแห่งประเทศไทยในพระบรมราชูปถัมภ์ สมาคมโรคไตแห่งประเทศไทย และสมาคมโลหิตวิทยาแห่งประเทศไทย ขอแสดงจุดยืนร่วมกันว่า “ไม่สมควรนำสเต็มเซลล์มาใช้เพื่อรักษาผู้ป่วยโรคต่าง ๆ นอกเหนือจากข้อบ่งชี้ทางการแพทย์สำหรับการรักษาโรคทางระบบโลหิตวิทยาจำนวน 5 กลุ่มโรคดังกล่าวข้างต้น” หากจะนำมาใช้ในมนุษย์ก็ควรเป็นไปเพื่อการวิจัยที่มีโครงการวิจัยทดลองในมนุษย์ที่รองรับอย่างชัดเจน โดยโครงการวิจัยดังกล่าวนี้ต้องผ่านกระบวนการตรวจสอบรับรองจริยธรรมการวิจัยในมนุษย์อย่างถูกต้อง และต้องไม่มีการเรียกเก็บเงินค่ารักษาพยาบาล หรือค่าใช้จ่ายอื่นใดทั้งสิ้นจากผู้ป่วยที่ยินยอมเข้าร่วมโครงการวิจัย